Una persona vive mientras late su corazón. La bomba cardíaca asegura la circulación sanguínea en los vasos. En este contexto existe la presión arterial. Abreviado como AD. Cualquier desviación de la presión arterial normal es fatal.
Se especializa en el diagnóstico y tratamiento de enfermedades respiratorias y alergias, cuenta con métodos para el estudio de la función de la respiración externa, pruebas de alergia con alérgenos, hemoterapia autóloga e inmunoterapia específica y no específica.
Riesgos de desarrollar presión arterial alta
El riesgo de desarrollar hipertensión o hipertensión arterial (presión arterial alta) se compone de varios factores. En consecuencia, cuanto más haya, mayor será la probabilidad de que una persona desarrolle presión arterial alta.
Factores de riesgo para desarrollar presión arterial alta:
- predisposición hereditaria. El riesgo de enfermar para quienes padecen hipertensión es mayor en familiares de primer grado: padre, madre, abuelas, abuelos, hermanos. Cuanto más a menudo los familiares cercanos padecen hipertensión arterial, mayor es el riesgo;
- edad mayor de 35 años;
- Estrés (hipertensión por estrés) y estrés psicológico. La hormona del estrés, la adrenalina, aumenta el ritmo cardíaco. Inmediatamente contrae los vasos sanguíneos;
- Tomar determinados medicamentos, por ejemplo anticonceptivos orales y diversos complementos nutricionales (hipertensión iatrogénica);
- malos hábitos: fumar o beber alcohol. Los componentes del tabaco provocan espasmos de los vasos sanguíneos: contracciones involuntarias de sus paredes. Esto restringe el flujo sanguíneo;
- Aterosclerosis: obstrucción de los vasos sanguíneos por placas. El colesterol total no debe exceder los 6, 5 mmol/l en sangre;
- insuficiencia renal (hipertensión nefrogénica);
- endocrinopatía de las glándulas suprarrenales, tiroides o glándula pituitaria;
- exceso de sal en los alimentos. La sal de mesa provoca espasmos arteriales y retiene líquidos en el cuerpo;
- Inactividad. La inactividad física va acompañada de un metabolismo lento (metabolismo) y debilita gradualmente el organismo en su conjunto;
- Exceso de peso. Cada kilogramo adicional aumenta la presión arterial en 2 milímetros de mercurio – mmHg;
- cambio repentino de clima;
- falta crónica de sueño y otros "provocadores".
La mayoría de los factores de riesgo para desarrollar presión arterial alta están estrechamente relacionados. En la mayoría de los casos, los fumadores empedernidos desarrollan placas ateroscleróticas y las personas físicamente pasivas y desnutridas aumentan rápidamente de peso. Estas combinaciones de factores aumentan significativamente el riesgo de anomalías patológicas en el corazón.
Dependiendo de la combinación y grado de expresión de los factores anteriores, así como de la probabilidad de complicaciones cardiovasculares en la próxima década, existen 4 tipos de riesgo para el desarrollo de hipertensión arterial:
- bajo (riesgo inferior al 15%);
- promedio (del 15 al 20%);
- alto (más del 20%);
- muy alto (más del 30%).
Los factores de riesgo para la aparición de hipertensión arterial también se dividen en dos tipos según la posibilidad de su eliminación: corregibles (corregibles) y no. Por ejemplo, una persona puede dejar de fumar pero no puede cambiar su ascendencia. El nivel de riesgo se resume mediante una serie de indicadores. Un paciente con hipertensión en etapa 1 que comienza a abusar del alcohol aumenta significativamente el porcentaje de posibilidades de desarrollar complicaciones.
La presión arterial alta es fácilmente tratable. Aquí mucho depende del diagnóstico oportuno de la enfermedad, la perseverancia del paciente y su voluntad de hacer un cambio radical en su estilo de vida.
Hipertensión grado 1

La hipertensión arterial puede ser primaria, es decir. h. desarrollarse de forma independiente y ser una complicación secundaria de otra enfermedad. En este último caso, el tratamiento es integral, ya que es necesario no solo normalizar la presión, sino también curar la causa acompañante de la enfermedad.
Se considera normal un valor de presión arterial de 120 por 80 mm Hg. Este es el valor "ideal", como dicen, para los astronautas. 120 es la llamada presión arterial superior o presión sistólica (con la contracción máxima de las paredes del músculo cardíaco). ) Y 80 es el indicador inferior o la llamada presión diastólica (en máxima relajación). En consecuencia, la hipertensión se divide en sistólica, diastólica y mixta (sístole-diástole), dependiendo de si los indicadores superiores o inferiores superan el umbral.
Cuando la luz del flujo sanguíneo se estrecha, el corazón hace más esfuerzos para empujar la sangre hacia los vasos, se desgasta más rápido y comienza a funcionar de forma intermitente. Un aumento de la frecuencia cardíaca (frecuencia cardíaca) afecta negativamente el funcionamiento de todo el cuerpo. El aire y los nutrientes contenidos en la sangre no tienen tiempo de penetrar en las células.
Como cualquier enfermedad, la presión arterial alta progresará si no se trata. La aparición de los primeros síntomas hipertensivos está precedida por un estado prehipertensivo: la prehipertensión.
La gravedad depende de la etapa de desarrollo de la enfermedad:
- "suave" o ligero;
- moderado o límite;
- Curso sistólico muy severo o aislado.
De lo contrario, la hipertensión arterial en etapa 1 se denomina forma leve de esta enfermedad. El valor superior de la presión arterial se sitúa entre 140 y 159, el inferior entre 90 y 99 mm Hg. Las alteraciones de la función cardíaca se producen de forma espasmódica. Los ataques no suelen tener consecuencias. Esta es una forma preclínica de hipertensión. Los períodos de exacerbaciones se alternan con la desaparición completa de los síntomas de la enfermedad. Durante la remisión, la presión arterial del paciente es normal.
Diagnosticar la presión arterial alta es simple: medir la presión arterial con un tonómetro. Para un diagnóstico preciso, el procedimiento se realiza tres veces al día en un ambiente tranquilo y relajado.
Incluso las personas con bajo riesgo de desarrollar presión arterial alta necesitan controlar su presión arterial con regularidad. Un factor potencialmente peligroso es suficiente para controlar más de cerca el trabajo de su corazón. Para aquellos que tienen una tendencia significativa a las enfermedades cardíacas, se recomienda comprar un cardiovisor (un dispositivo para crear un ECG, electrocardiograma) en casa. Cualquier enfermedad es más fácil de tratar en sus primeras etapas.
Síntomas de la hipertensión en etapa 1
Los síntomas de la hipertensión en etapa 1 incluyen:
- dolores de cabeza que progresan con el ejercicio;
- dolor doloroso o punzante en el lado izquierdo del pecho que se irradia al omóplato y al brazo;
- puntos negros delante de los ojos.
No debemos olvidar que en las formas leves de hipertensión todos estos síntomas ocurren ocasionalmente. Si su frecuencia cardíaca aumenta después de una actividad física intensa o le resulta difícil conciliar el sueño debido a los vecinos ruidosos, no debe entrar en pánico y llamarse hipertenso.
Durante los periodos de mejoría el paciente se siente genial. La hipertensión leve presenta todos los signos característicos de la insuficiencia cardíaca. Los grados más graves de enfermedad difieren sólo en la persistencia de los síntomas y la aparición de complicaciones.
Complicaciones de la hipertensión grado 1.
Las complicaciones incluyen:
- Esclerosis renal - nefroesclerosis;
- Hipertrofia del músculo cardíaco (ventrículo izquierdo).
La mayoría cree que la hipertensión arterial leve se puede curar sin consecuencias. Sin embargo, el riesgo de complicaciones de grado 1 es medio, es decir, h. aproximadamente 15%. La alta presión en los vasos debido al estrechamiento de su luz provoca un suministro de sangre insuficiente a los tejidos. La falta de oxígeno y nutrientes provoca la muerte de células individuales y de órganos enteros. La necrosis comienza con lesiones focales locales. Con el tiempo, un accidente cerebrovascular isquémico es inevitable si no se trata.
Los trastornos circulatorios conducen inevitablemente a trastornos metabólicos. Esto tiene un efecto perjudicial sobre la respiración y la nutrición de células de todo tipo. Los cambios patológicos son inevitables, por ejemplo la esclerosis: sustitución por tejido conectivo. En la nefroesclerosis, las paredes del riñón se vuelven patológicamente más densas y el órgano se "encoge", lo que provoca una alteración de la función excretora y la urea pasa al torrente sanguíneo.
Cuando los vasos sanguíneos se estrechan, el corazón debe intentar impulsar la sangre a través de ellos. Esto conduce a un agrandamiento patológico del músculo cardíaco. Esta hipertrofia se llama hipertrofia verdadera o funcional. El volumen y la masa del ventrículo izquierdo aumentan debido al engrosamiento de sus paredes. Esta patología también se llama miocardiopatía. El corazón adapta su estructura a las necesidades del cuerpo. El tejido muscular adicional permite empujar con más fuerza. Al parecer, ¿cómo podría ser esto peligroso? Un corazón "hinchado" puede comprimir los vasos adyacentes y el crecimiento muscular desigual puede bloquear la salida del ventrículo izquierdo. La hipertrofia cardíaca a veces conduce a la muerte súbita.
Las complicaciones de la hipertensión de grado 1 ocurren en muy raras ocasiones. Para evitarlos, basta con minimizar el riesgo de hipertensión arterial, es decir, h. eliminar sus condiciones y causas.
Tratamiento de la hipertensión en etapa 1
En primer lugar, el médico aconsejará al paciente que cambie su estilo de vida. Se aconseja al paciente tener un sueño reparador, evitar el estrés, realizar ejercicios de relajación específicos, una dieta especial, ejercicio, etc. Si estas medidas no son suficientes, se utiliza la terapia con medicamentos.
El cardiólogo prescribe los siguientes medicamentos: sedantes y otros medicamentos antihipertensivos.
Los medicamentos se seleccionan estrictamente individualmente, porque muchos pacientes hipertensos tienen enfermedades concomitantes. La elección de la medicación está influenciada por la edad del paciente y los medicamentos que utiliza.
Si es posible detener la enfermedad en las etapas iniciales y eliminarla por completo, no se puede descuidar la prevención en el futuro. El principio es simple: se deben evitar todos los factores de riesgo de hipertensión arterial. Gracias a un estilo de vida saludable, es posible prevenir la aparición de enfermedades incluso hereditarias.
Presión arterial alta 2 grados
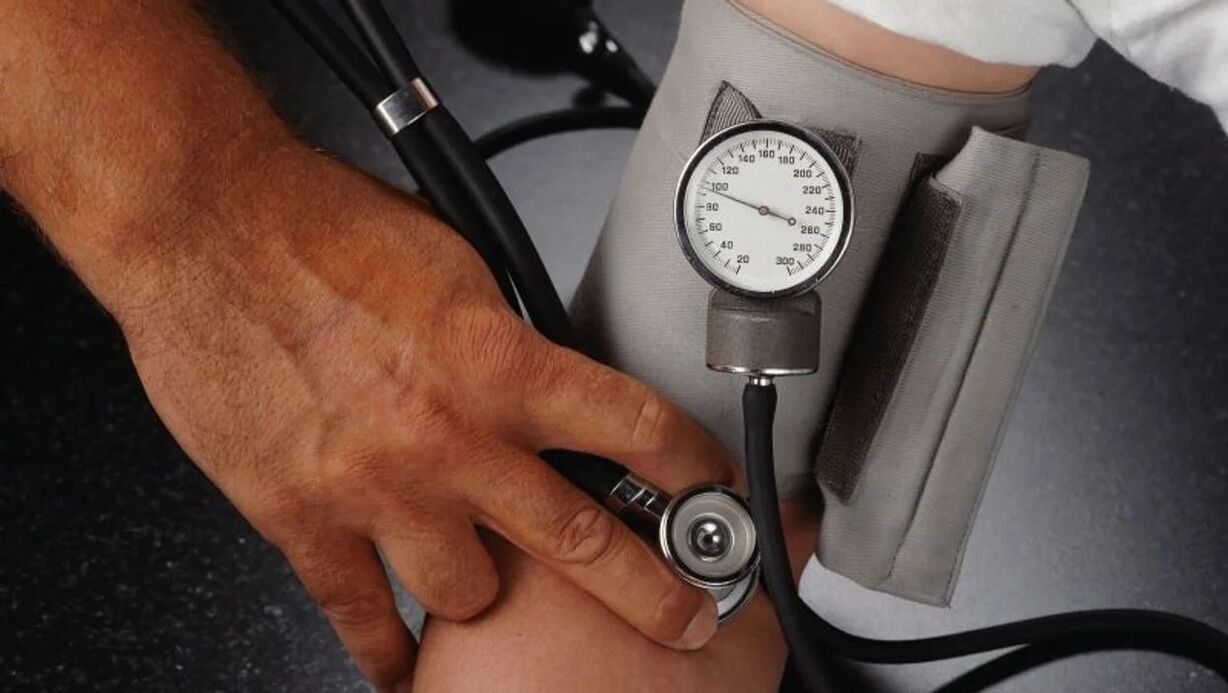
Esta es presión arterial moderadamente alta. La presión arterial superior es de 160 a 179 mm Hg, la presión arterial inferior es de 100 a 109 mm Hg. En esta etapa de la enfermedad, los períodos de presión elevada son más prolongados. La presión arterial rara vez vuelve a la normalidad.
Dependiendo de la velocidad de transición de la hipertensión de una etapa a otra, se distingue la hipertensión arterial benigna y maligna. En el segundo caso, la enfermedad progresa tan rápidamente que a menudo resulta mortal. La hipertensión es peligrosa porque un aumento en la velocidad del movimiento de la sangre a través de los vasos provoca un engrosamiento de sus paredes y un estrechamiento aún mayor de la luz.
Síntomas de la hipertensión en etapa 2
Los signos típicos de hipertensión arterial ocurren incluso en formas leves.
En la segunda etapa aparecen los siguientes síntomas:
- Sensación de pulsación en la cabeza;
- Hiperemia – apiñamiento de los vasos sanguíneos, por ejemplo enrojecimiento de la piel;
- Microalbuminuria: presencia de proteínas albúmina en la orina;
- entumecimiento y escalofríos en los dedos;
- patologías del fondo de ojo;
- crisis hipertensivas: aumentos repentinos de la presión (a veces hasta 59 unidades a la vez);
- la aparición o empeoramiento de signos de daño a órganos diana.
La fatiga, el letargo y la hinchazón se producen porque los riñones están involucrados en el proceso patológico. Un ataque de hipertensión puede ir acompañado de vómitos, dificultad para orinar y defecar, dificultad para respirar y lagrimeo. A veces se necesitan varias horas. Las complicaciones de la crisis hipertensiva incluyen infarto de miocardio y edema pulmonar o cerebral.
Formas de crisis hipertensiva:
- neurovegetativo (aumento de la frecuencia cardíaca, hiperexcitación, temblores en las manos, pánico desmotivado, sequedad de boca);
- edematoso (letargo, hinchazón de los párpados, nubosidad de la conciencia);
Los síntomas de la hipertensión en etapa 2 son más difíciles de tolerar para los pacientes. Sufre constantemente manifestaciones patológicas de hipertensión. La enfermedad se resiste a desaparecer en esta etapa y a menudo regresa.
Complicaciones de la hipertensión grado 2.
Las complicaciones de la hipertensión en etapa 2 incluyen las siguientes enfermedades: Aneurisma aórtico: una protuberancia patológica de su pared.
Para apuntar a órganos, es decir. h. Los órganos internos afectados por la presión arterial alta incluyen:
- El sangrado en diversos órganos se produce porque las paredes de los vasos sanguíneos se vuelven cada vez más gruesas, pierden su elasticidad y se vuelven quebradizas. El aumento del flujo sanguíneo destruye fácilmente dichos vasos. El proceso inverso ocurre cuando se forman aneurismas. Aquí las paredes se estiran y adelgazan debido al aumento de la circulación sanguínea. Están tan debilitados que se rompen con facilidad.
- Una luz patológicamente estrecha aumenta la probabilidad de desarrollar aterosclerosis (depósitos de grasa en las paredes) y trombosis (su bloqueo por un coágulo de sangre). El sangrado de las células cerebrales provoca la falta de oxígeno y su muerte. Este fenómeno se llama encefalopatía. La isquemia es la falta de oxígeno al corazón. La angina de pecho es un dolor constante en el pecho.
En este sentido, se desarrollan procesos patológicos asociados con la enfermedad subyacente. En consecuencia, si no comienza el tratamiento a tiempo o viola las prohibiciones médicas, los órganos objetivo se volverán cada vez más grandes y restaurar la salud será casi imposible.
Discapacidad por hipertensión de segundo grado.

Los pacientes con hipertensión son monitoreados constantemente en la farmacia y examinados periódicamente. Además de la medición diaria de la presión arterial, se le prescribirá periódicamente un ECG. En algunos casos, puede ser necesaria una ecografía: ecografía del corazón, análisis de orina, análisis de sangre y otros procedimientos de diagnóstico. Las personas hipertensas con una forma moderada de la enfermedad son menos productivas que las personas sanas.
Si debido a la presión arterial alta hay un deterioro persistente de las funciones físicas, el paciente es enviado a la consulta para un examen con el fin de recibir un informe de examen médico y social. En casos raros, los pacientes hipertensos son examinados en casa, en el hospital o incluso en ausencia. A veces se crea un programa de prueba adicional. Los especialistas de la Oficina de Experiencia Médica y Social desarrollan un programa de rehabilitación individual obligatorio para personas discapacitadas.
Para determinar el grupo de discapacidad, la comisión de expertos tiene en cuenta, además del grado de hipertensión, los siguientes factores:
- información del historial médico sobre crisis hipertensivas;
- Condiciones de trabajo del paciente.
El procedimiento para establecer un grupo de discapacidad es necesario para un empleo adecuado. Otra cuestión es si será fácil encontrar un empleador que esté dispuesto a soportar el trabajo de un empleado "de mala calidad". Si un solicitante de empleo presenta documentos que demuestren su discapacidad, se le proporcionarán las condiciones de trabajo necesarias de conformidad con la ley federal. proporcionar.
Los empleadores se muestran reacios a contratar personas con discapacidad porque. . . Se redujeron sus horas de trabajo manteniendo los salarios completos (para los grupos 1 y 2). Además, se les exige que tomen bajas por enfermedad con más frecuencia que otros empleados y se les han aumentado sus vacaciones anuales. La mayoría de las personas discapacitadas del grupo 3 ocultan sus enfermedades para conseguir un trabajo bien remunerado. Las violaciones de las instrucciones médicas relativas a las condiciones laborales conducen a un empeoramiento de la enfermedad con el tiempo.
Las personas con discapacidad del grupo 3 reciben prestaciones en efectivo y pueden ejercer actividades profesionales con algunas restricciones:
- las fuertes vibraciones y ruidos están contraindicados;
- No podrá trabajar horas extras, fines de semana o turnos de noche sin el consentimiento del empleado;
- No se permite el estrés físico o psicoemocional constante;
- Prohibición de trabajar en alturas, en talleres calurosos, cerca de mecanismos peligrosos;
- Reducir la duración del trabajo que requiere alta concentración;
- Jornada laboral de siete horas.
Un caso especial es la hipertensión arterial maligna en etapa 2. Su desarrollo es tan rápido y el estado del paciente es grave que la comisión le asigna el grupo 2 de discapacidad. Este ya no es un grupo de trabajo. Para los niveles de discapacidad 2 y 3, se realiza anualmente un reconocimiento médico y social. Están exentas del nuevo examen las personas discapacitadas de las siguientes categorías:
- hombres mayores de 60 años;
- mujeres mayores de 55 años;
- Personas con defectos anatómicos irreversibles.
La asignación de un grupo de discapacitados surge de la necesidad de seguridad social para los pacientes hipertensos. Su capacidad para trabajar es limitada.
Tratamiento de la hipertensión en etapa 2
En esta etapa de la enfermedad no existe otra alternativa a la medicación. Los comprimidos se toman regularmente, si es posible a la misma hora del día. El paciente no debe pensar que basta con tomar medicamentos para deshacerse de la enfermedad. Si hace esto y al mismo tiempo se entrega a alimentos grasos y alcohol, por ejemplo, el efecto positivo de la terapia desaparece rápidamente. La enfermedad avanza a la siguiente etapa, donde cualquier tratamiento deja de ser eficaz.
Presión arterial alta 3 grados

¿Por qué se alarman los médicos si los valores de presión arterial se desvían aunque sea ligeramente de la norma? El hecho es que con un aumento de la presión en varias unidades, el riesgo de complicaciones cardiovasculares aumenta en el mismo porcentaje. Por ejemplo, si una persona sufre de hipertensión leve y la presión arterial se desvía de los 120 a 80 mm Hg normales. en 39 unidades, entonces existe una probabilidad muy alta de que se produzcan anomalías patológicas en varios órganos (39%). ¿Qué podemos decir entonces sobre el tercer grado de la enfermedad, en el que la desviación es de al menos 60 unidades?
La hipertensión en etapa 3 es una forma grave y crónica de la enfermedad. La presión arterial sube por encima de 180/110 mm Hg, nunca baja al nivel normal de 120/80. Los cambios patológicos ya son irreversibles.
Síntomas de la hipertensión en etapa 3
Los síntomas de la hipertensión en etapa 3 incluyen:
- alteración de la coordinación de movimientos;
- discapacidad visual persistente;
- Paresia y parálisis debida a trastornos circulatorios cerebrales;
- crisis hipertensivas persistentes con trastornos del habla, confusión de la conciencia y dolor punzante en el corazón;
- limitación significativa de la capacidad para moverse de forma independiente, comunicarse y cuidarse a sí mismo.
En casos graves, los pacientes con hipertensión arterial ya no pueden arreglárselas sin ayuda externa y requieren atención y cuidados constantes. Los signos de hipertensión anteriores indican que el bienestar del paciente se está deteriorando gradualmente, la enfermedad se está propagando a nuevos sistemas de órganos y las complicaciones aumentan.
Complicaciones de la hipertensión grado 3.
Las complicaciones de la hipertensión de grado 3 incluyen las siguientes enfermedades:
- Infarto de miocardio – la capa muscular media del corazón;
- asma cardíaca: ataques de asfixia;
- daño de la arteria periférica;
- la retinopatía hipertensiva afecta la retina de los ojos;
- El escotoma ("oscuridad") es un defecto, un punto ciego en el campo de visión.
Las complicaciones de la hipertensión arterial de grado 3 también se denominan condiciones clínicas asociadas. Cuando se altera la circulación cerebral, se produce un derrame cerebral, que se acompaña de pérdida de sensibilidad en las extremidades y desmayos. La insuficiencia cardíaca es todo un complejo de enfermedades cardíacas. Los riñones fallan gradualmente. Si la hipertensión es una enfermedad secundaria y ocurre en el contexto de diabetes mellitus, la nefropatía es inevitable.
Cuanto más avanzada está la enfermedad, más terribles y graves son sus consecuencias. El sistema circulatorio es tan importante para la vida del cuerpo que la más mínima desviación en su funcionamiento tiene un poderoso efecto destructivo.
Discapacidad por hipertensión de tercer grado.
Si el curso de la enfermedad es grave, se determina el grupo de discapacidad 1. En esta etapa, los pacientes prácticamente no pueden trabajar. A veces se les reconoce que son parcialmente capaces de trabajar y continúan trabajando, pero sólo en casa o en condiciones especiales.
Pero incluso con la discapacidad más grave, el paciente debe someterse a rehabilitación. En esta situación, esto es necesario para prevenir la muerte.
Tratamiento de la hipertensión en etapa 3
A medida que el curso de la enfermedad empeora, se prescriben medicamentos cada vez más potentes o su lista sigue siendo la misma, pero la dosis aumenta. En esta etapa de la hipertensión, el efecto de la terapia con medicamentos es mínimo. Los pacientes hipertensos crónicos están condenados a tomar pastillas por el resto de sus vidas.
Si la afección se vuelve grave, puede ser necesaria una cirugía. La operación está indicada para determinadas enfermedades de los vasos sanguíneos y del corazón. El método de terapia con células madre para la hipertensión arterial en etapa 3 se considera innovador.
Presión arterial alta 4 grados
Algunos expertos también identifican la etapa 4 de la enfermedad, que es muy grave. En la mayoría de los casos, la muerte está cerca. Intentan aliviar al máximo el sufrimiento del paciente y proporcionar primeros auxilios en cualquier crisis hipertensiva. El paciente se acuesta y levanta la cabeza. Le administran urgentemente medicamentos para reducir significativamente su presión arterial.
Sin tratamiento, surgen nuevas complicaciones. Algunos provocan a otros y las enfermedades abruman cada vez más a una persona. Para detener este proceso destructivo a tiempo, basta con controlar la dinámica de los cambios en la presión arterial, al menos utilizando un tonómetro normal.
Ejemplo de cálculo de riesgo según la etapa de la hipertensión.
Etapas de la hipertensión Otros factores de riesgo, POM o enfermedad Presión arterial (mmHg)
| normalidad alta | Graduación 1 | Conclusión 2 | Conclusión 3 | ||
| JARDÍN 130-139 PAD 85-89 |
JARDÍN 140-159 PAD 90-99 |
JARDÍN 160-179 PAD 100-109 |
PAS ≥180 PAD ≥110 |
||
| Etapa I | Ningún otro FR | Riesgo bajo (Riesgo 1) |
Riesgo bajo (Riesgo 1) | Riesgo moderado (Riesgo 2) |
Alto riesgo (Riesgo 3) |
| 1-2 FR | Riesgo bajo (Riesgo 1) |
Riesgo moderado (Riesgo 1) |
Moderado / alto riesgo |
Alto riesgo (Riesgo 3) |
|
| ≥3 FR | Corto / riesgo moderado (Riesgo 1) |
Moderado / alto riesgo |
Alto riesgo (Riesgo 3) |
Alto riesgo (Riesgo 3) |
|
| Etapa II | POM, CKD estadio 3 o DM sin Daño a los órganos |
Moderado / alto riesgo |
Alto riesgo (Riesgo 3) |
Alto riesgo (Riesgo 3) |
Alto / muy grande riesgo |
| Etapa III | ECV detectada, estadio de ERC ≥4 o diabetes con daño a órganos |
Riesgo muy alto (Riesgo 4) |
Riesgo muy alto (Riesgo 4) |
Riesgo muy alto (Riesgo 4) |
Riesgo muy alto (Riesgo 4) |
ES – Presión arterial alta
PAS – presión arterial sistólica
PAD – presión arterial diastólica
La RF es un factor de riesgo.
ECV – enfermedad cardiovascular
ERC – enfermedad renal crónica
DM – diabetes mellitus
POM – daño a órganos diana
Una vez determinada la categoría de riesgo, el médico puede identificar los factores que influyen para reducirla. Estas características cambiables incluyen:
- Obesidad (con un IMC superior a 30), así como obesidad central o visceral, que está determinada por la circunferencia de la cintura.
- Aislamiento social.
- Estrés crónico.
La hipertrofia ventricular izquierda, la enfermedad renal crónica, las arritmias cardíacas graves como la fibrilación auricular y otras también pueden aumentar el riesgo.


























